Je vais être greffé
Au-delà des traitements médicamenteux proposés, et selon le type de cancer (leucémie, lymphome, aplasie médullaire…), il est parfois nécessaire d’avoir recours à une greffe pour pouvoir vaincre la maladie. En matière de cancer, la plus fréquente est la greffe de moelle osseuse, que l’on aborde ici. « Va-t-on trouver un donneur ? Quels sont les risques ? Cela fait-il mal ? » sont autant de questions que l’on se pose, pour cette étape importante à laquelle il faut se préparer.
et peuvent provoquer des émotions, selon votre propre parcours.
Pour recevoir une greffe de moelle, une procédure médicale stricte se met en place. Il faut identifier un donneur, et préparer l’organisme du patient à recevoir cette greffe pour qu’elle prenne. Parce qu’il sera très vulnérable aux agressions microbiennes extérieures juste après la greffe, il faudra protéger au mieux le patient receveur, souvent en l’installant dans une chambre protégée ou stérile pendant plusieurs semaines. Il sera surveillé attentivement, et si nécessaire, recevra des médicaments antirejet, pour s’assurer de son bon rétablissement post-greffe.
Plusieurs types de greffe existent. En cas de cancer, les greffes sont principalement liées aux maladies du sang, pour lesquelles on parle de greffe de moelle osseuse. Selon le type de greffe, la fratrie ou le cercle familial peuvent être sollicités pour tester leur compatibilité éventuelle. Ces greffes sont le plus souvent réalisées à partir de dons effectués par des donneurs volontaires (voir notre page « Je donne, je reçois » pour plus d’information sur tous les types de dons de vie).
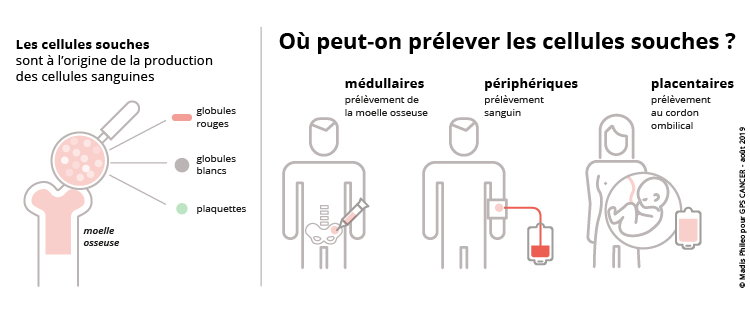
La greffe de moelle osseuse permet au patient de recevoir, par injection, des cellules souches « neuves valides » pour que la moelle osseuse du patient se remette à produire les bonnes cellules saines. Quand ces cellules souches proviennent d’un donneur anonyme compatible ou d’un membre de la fratrie du patient, on parle d’allogreffe.
On peut également faire appel à une autogreffe. Il s’agit alors de réinjecter les propres cellules souches « valides » du patient, prélevées quelques semaines auparavant (hors période d’aplasie du patient), par le biais d’une cytaphérèse.
Enfin, la dernière alternative, très peu pratiquée en France, est la greffe de cellules souches de cordon ombilical, comme alternative à l’allogreffe.
Comment se déroule une greffe de moelle osseuse ?
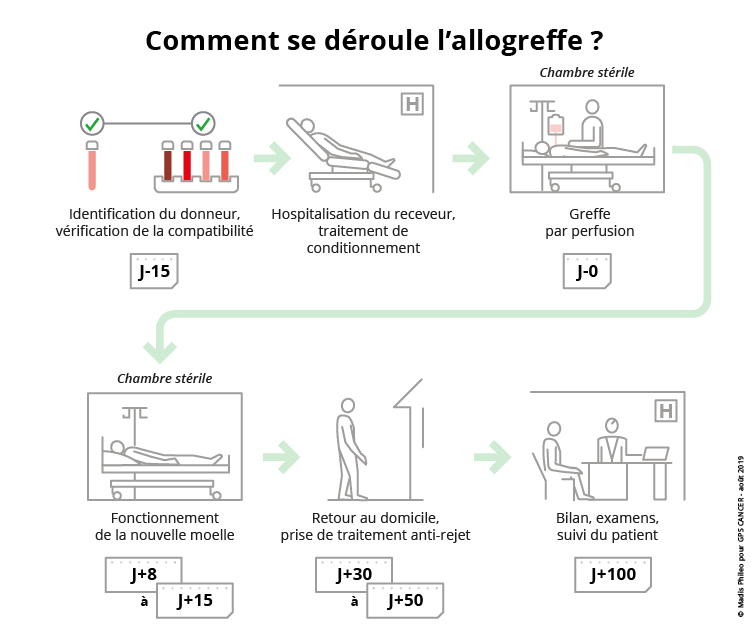
Dans le cadre d’une allogreffe, après avoir identifié un donneur (familial ou volontaire compatible), des examens sont pratiqués à la fois par le donneur et le receveur afin d’éliminer toute contre-indication au don de moelle. Le receveur est hospitalisé quinze jours avant la greffe afin d’effectuer un bilan pré-greffe et débuter le traitement de conditionnement.
Le conditionnement varie selon la maladie. Il comporte toujours une chimiothérapie, parfois associée à une radiothérapie. Son but est de faire « place nette » à la nouvelle moelle en détruisant les cellules de moelle malades. Il précède la greffe de quelques jours.
La greffe (au jour 0 dit J0) se déroule simplement par perfusion, comme pendant une transfusion, raccordée au cathéter du patient. Les cellules de la nouvelle moelle se répandent dans le sang du malade pour coloniser la moelle osseuse.
L’aplasie est le résultat du conditionnement. C’est une forte diminution des globules blancs, accompagnée d’une baisse des autres composants du sang (globules rouges et plaquettes). Elle peut durer deux à quatre semaines, jusqu’à ce que la nouvelle moelle fonctionne normalement. Pendant cette période, les défenses immunitaires sont amoindries, voire inexistantes, ce qui nécessite l’isolement des malades dans une chambre stérile, la prescription d’antibiotiques et des transfusions de globules rouges et de plaquettes.
La sortie du secteur protégé se déroule généralement entre le 30e et 50e jour après la greffe. À ce moment-là, les patients sont suivis toutes les semaines en hôpital de jour jusqu’au 100e jour après la greffe. Après cette période, les malades sont suivis en consultation en hôpital de jour.
Dans tous les cas, on peut interroger le médecin référent ainsi que les professionnels de santé du service hospitalier concerné pour obtenir toutes les informations avant que la greffe ait lieu (voir notre page « Je vais devoir aller en chambre stérile » pour plus d’informations).
En cas d’autogreffe, le processus général reste le même, à peu de choses près : le temps de pré-greffe reste le même et les cellules sont prélevées lors de l’hospitalisation, quinze jours avant la greffe, ainsi que le bilan pré-greffe et le traitement de conditionnement. L’enchaînement des étapes est le même, de J0 à J30-50. Une fois le patient sorti du secteur protégé, le suivi est alors plus espacé dans le temps que pour l’allogreffe car comme il n’y a pas de risque de rejet, cela ne requiert pas un suivi aussi régulier (semblable à une sortie d’une cure de chimiothérapie).
Publication : novembre 2019
POUR PLUS D’INFORMATION, VOUS POUVEZ CONSULTER LES SITES SUIVANTS
 |
INCa • Institut national du cancer |
 |
Association Laurette Fugain, membre de GPS CANCER Diagnostic et traitement des leucémies Don de moelle osseuse |
 |
IHOPe : Institut d’Hématologie et d’Oncologie Pédiatrique |
 |
Ligue contre le cancer L’essentiel sur les greffes ou thérapies cellulaires |