Je passe un examen d’imagerie médicale
Radio, scanner, échographie, imagerie par résonance magnétique (IRM), vous effectuez sans doute régulièrement l’un ou l’autre de ces examens. Comment aborder au mieux ces examens qui peuvent parfois être impressionnants ? Comment bien gérer l’attente des résultats ? Comment les machines complexes et de plus en plus minutieuses de l’imagerie médicale fonctionnent-elles ?
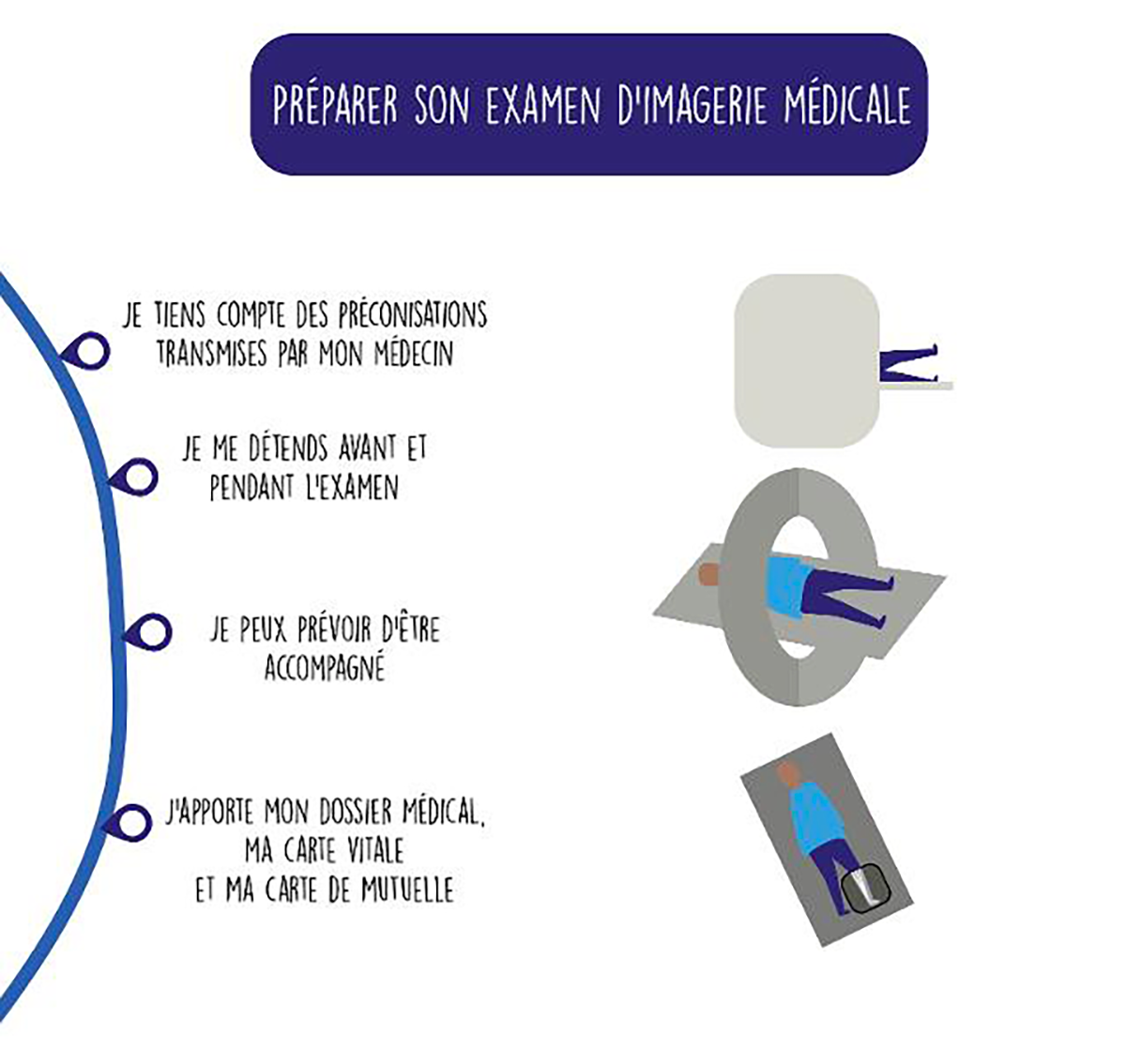
Comment gérer un examen d’imagerie médicale ?
Passer un examen d’imagerie médicale n’est jamais anodin et vous ne le savez que trop bien si vous êtes ou avez été atteint d’un cancer. C’est un moment essentiel dans votre parcours de soins, qui peut vous rassurer tout comme faire basculer votre vie. Vous passez un examen d’imagerie à trois phases de la maladie : • Mise en évidence de la tumeur/des métastases avant les traitements • Contrôle de l’évolution de la tumeur/des métastases pendant les traitements • Suivi après les traitements
La découverte
En fonction de ce qu’il veut regarder, votre médecin vous prescrit tel ou tel examen, jamais au hasard, chaque appareil ayant sa spécificité (nous les passerons en revue plus tard dans cette fiche). Dans certains cas, le cancer est confirmé ou affiné par un examen d’imagerie médicale – en plus d’autres facteurs –, à l’occasion d’une consultation de routine ou suite à un examen clinique ou biologique anormal. Chaque image est lue en fonction de l’histoire du patient, l’interprétation des résultats se fait donc au cas par cas. Il ne faut jamais oublier que vous êtes unique et que votre cancer ne ressemble à aucun autre. C’est souvent le radiologue qui annonce si quelque chose ne va pas, le diagnostic étant confirmé par la suite par le médecin ou l’oncologue. Plusieurs fiches de notre site sont consacrées à ce moment capital de l’annonce du diagnostic et notamment « On vient de m’annoncer que mon enfant à un cancer«
Denis, 69 ans, guéri d’un cancer du rein diagnostiqué et opéré en 2007
Lise, 26 ans, en rémission d’un sarcome diagnostiqué en 2014, récidivant en 2017
Le contrôle et le suivi
Par la suite, l’évolution du cancer et l’action des traitements seront régulièrement contrôlées par d’autres examens d’imagerie. Puis vous rentrerez dans la phase de suivi, avec des examens plus espacés car le cancer n’est a priori plus actif. Pour certains patients, cela devient une « routine », même si cette routine n’est pas exempte d’interrogations. Des doutes et des incertitudes peuvent vous assaillir quelques jours avant un contrôle. Il est alors important de bien se relaxer et d’éviter les informations anxiogènes sur Internet, pourvoyeuses d’angoisse. Vous pouvez également pratiquer des exercices de relaxation, de méditation (nous vous conseillons l’application gratuite Petit Bambou), de la marche douce. N’hésitez pas non plus à vous faire accompagner le jour venu pour éviter l’isolement et avoir du soutien.
Denis, 69 ans, guéri d’un cancer du rein diagnostiqué et opéré en 2007
Catherine, 58 ans, diagnostiquée d’un cancer du sein en 2000
L’attente du résultat est un moment clé lorsqu’on passe des examens de contrôle. Vous avez passé votre examen, et vous attendez les résultats dans une salle attenante. Même si dans la plupart des cas, vous aurez les premiers résultats peu de temps après l’examen, il s’agit d’un moment inconfortable, où vous pouvez avoir l’impression que votre avenir est en train de se jouer. Si vous êtes accompagné, n’hésitez pas à partager votre stress avec la personne qui est à vos côtés et qui saura trouver les mots pour vous rassurer. Vous pouvez prendre un livre, jouer avec votre smartphone, ou vous concentrer sur ce que vous voyez autour de vous afin de vous relaxer. Si vous vous sentez angoissé, voici une technique d’ancrage simple : autour de vous, nommez 5 choses que vous voyez, 5 choses que vous entendez, 5 choses que vous sentez ou ressentez. Faites de même avec 4 choses, 3 choses, 2 choses et 1 chose. Cette technique très efficace décentrera votre attention et apaisera votre nervosité.
Lise, 26 ans, en rémission d’un sarcome diagnostiqué en 2014, récidivant en 2017
Vous pouvez parfois ressentir une certaine solitude quand vous passez un examen dans une salle, et que le manipulateur-radio se trouve de l’autre côté de la baie vitrée avec ses machines. Mais la plupart des praticiens gardent en tête que le geste technique doit obligatoirement être accompagné d’une relation de qualité avec le patient, d’autant plus importante en ce qui concerne les pathologies graves comme le cancer.
Denis, 69 ans, guéri d’un cancer du rein diagnostiqué et opéré en 2007
Catherine, 58 ans, diagnostiquée d’un cancer du sein en 2000.
Comment les machines d’imagerie fonctionnent-elles ?
L’imagerie médicale peut être classé en 4 grandes familles
- Les techniques qui utilisent les rayons X : radiographie, mammographie, scanner et ostéodensitométrie
- Les techniques qui utilisent les ultrasons : l’échographie et le doppler
- Les techniques qui utilisent le champ magnétique : l’IRM
- La médecine nucléaire : la scintigraphie et le PET-scan
les rayons xvoir plus
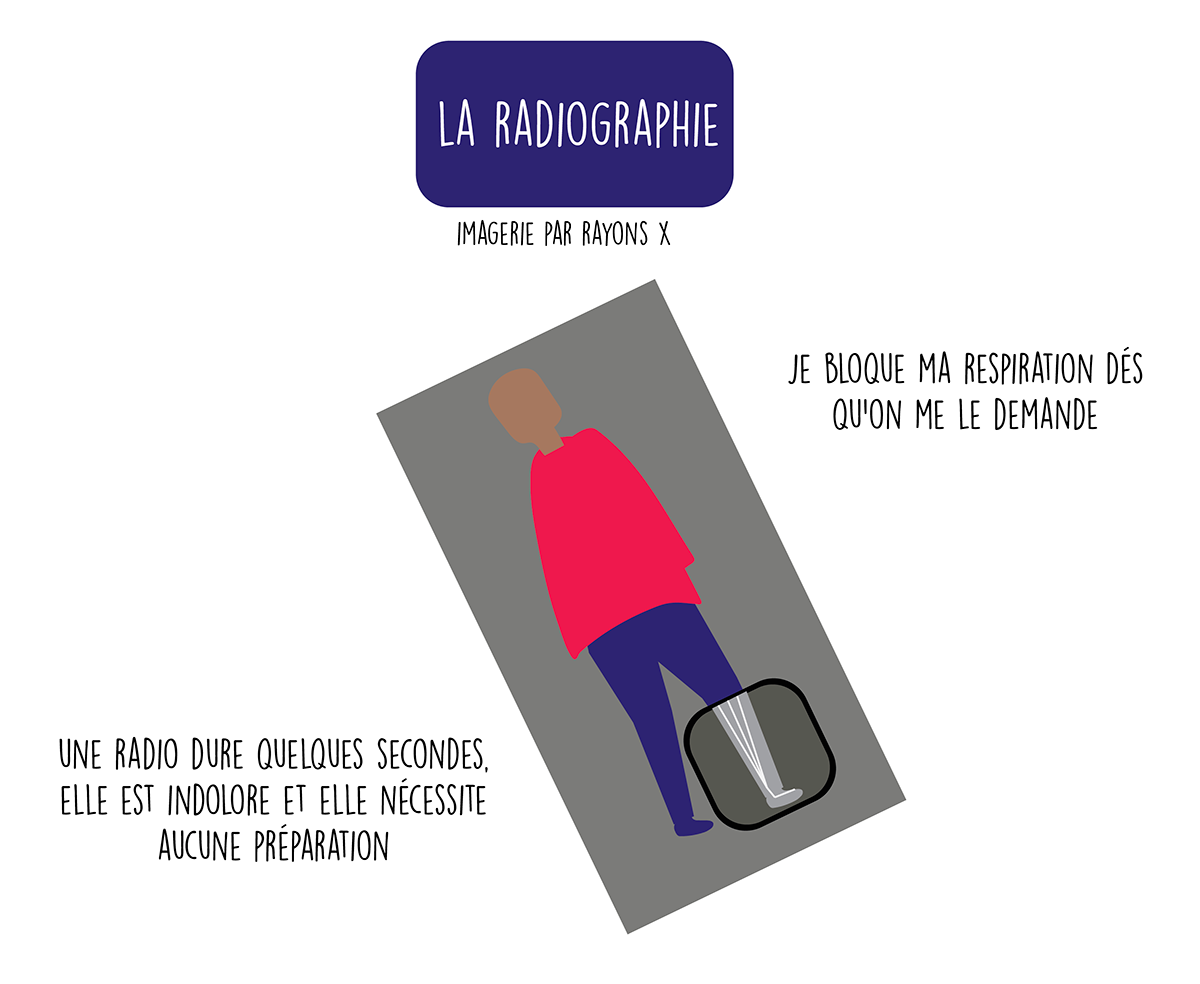
La radio conventionnelle
La radio conventionnelle utilise les rayons X, qui traversent les tissus, permettant ainsi de distinguer les os des tissus selon leur densité (blanc, très dense et noir, peu dense). Quand vous passez une radio, vous vous placez entre la source des rayons X et la plaque de radiographie qui va être le détecteur. Pour une radio des poumons ou une mammographie, on vous demandera de bloquer votre respiration, afin d’obtenir un cliché plus net. Sinon, la radio dure quelques secondes, elle est indolore et ne nécessite pas de préparation particulière. La mammographie peut parfois être inconfortable, car le sein est calé entre deux plaques qui l’enserrent. Cela a une raison : moins le sein est épais et moins l’examen nécessitera de rayons X ; cela offrira également une image de meilleure qualité.
Denis, 69 ans, guéri d’un cancer du rein diagnostiqué et opéré en 2007
.
Catherine, 58 ans, diagnostiquée d’un cancer du sein en 2000
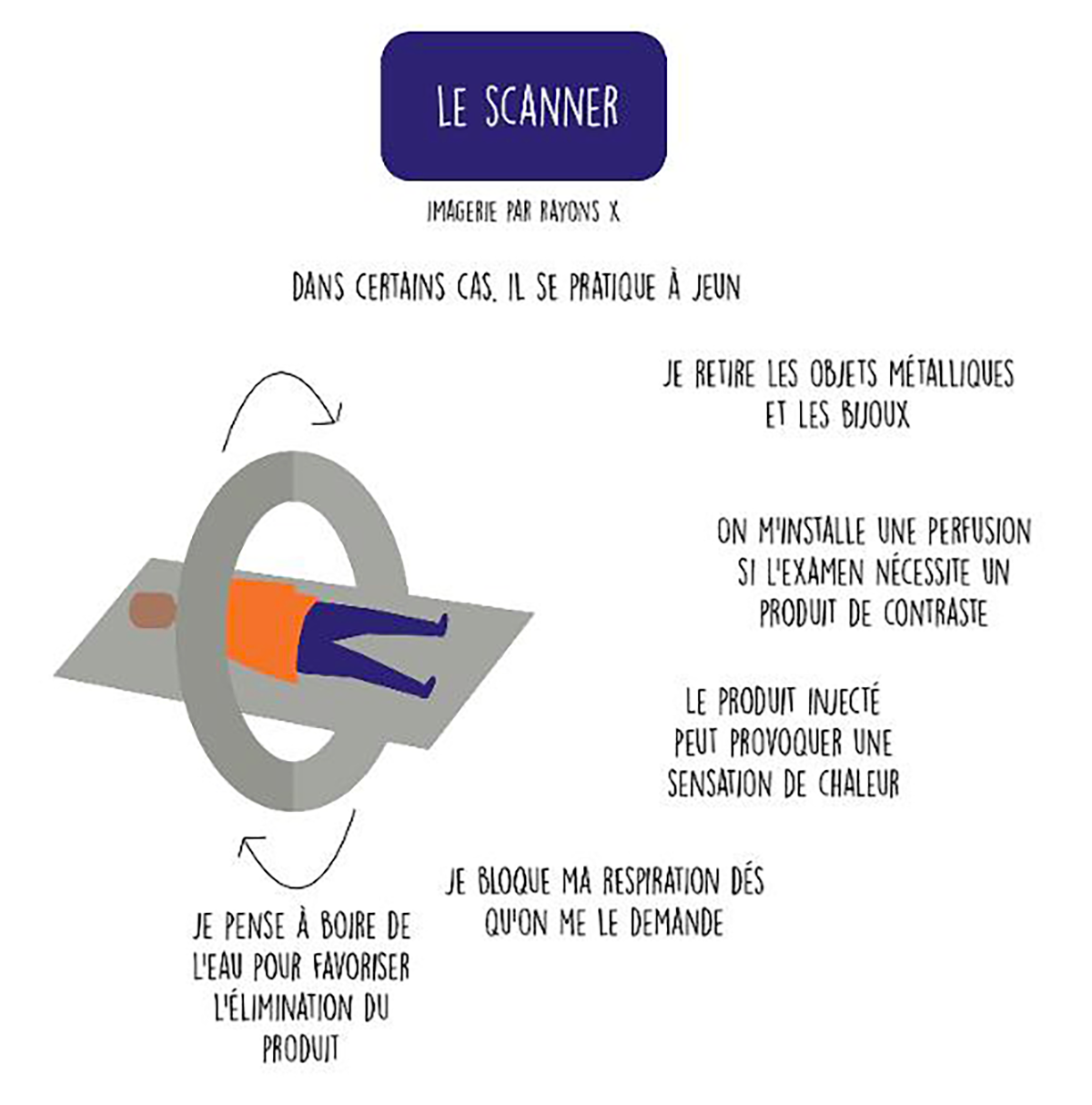
Le scanner
Le scanner, appelé aussi tomodensitométrie, est également basé sur les rayons X. Un simple scanner ne nécessite pas de préparation particulière, mais dans certains cas, il se pratique à jeun et nécessite une injection de produit de contraste iodé par voie intraveineuse, qui permet de visualiser les vaisseaux sanguins et d’évaluer l’imprégnation vasculaire des tissus en cas de tumeur. Le scanner ne sera pas proposé aux personnes allergiques à l’iode et aux insuffisants rénaux. Le produit injecté peut provoquer des bouffées de chaleur, et plus rarement des vertiges et des nausées. On vous conseillera de boire de l’eau après l’examen (1 L à 1,5 L) afin de favoriser l’élimination du produit de contraste. Le scanner ressemble à un anneau, qui effectue des rotations autour de vous, pendant que vous êtes allongé sur une table d’examen, entre les rayons et les récepteurs. Le scanner produit des images en coupes qui sont utilisées pour donner des images en 2D ou 3D enregistrées sur ordinateurs. Elles sont beaucoup plus nettes que la radio et permettent un diagnostic plus précis. Une tumeur peut ainsi être détectée et étudiée (contenu, forme, taille). Vous pourrez, durant votre parcours de soins et après les traitements, faire régulièrement des scanners pour vérifier s’il n’y a pas de récidive ou pour surveiller la tumeur quand elle n’a pas été opérée. Pendant le scanner, le radiologue reçoit directement les plans de coupes sur son écran d’ordinateur, et peut ainsi les interpréter rapidement.
Le CHU de Bordeaux a réalisé une vidéo explicative de cet examen pour en savoir plus :
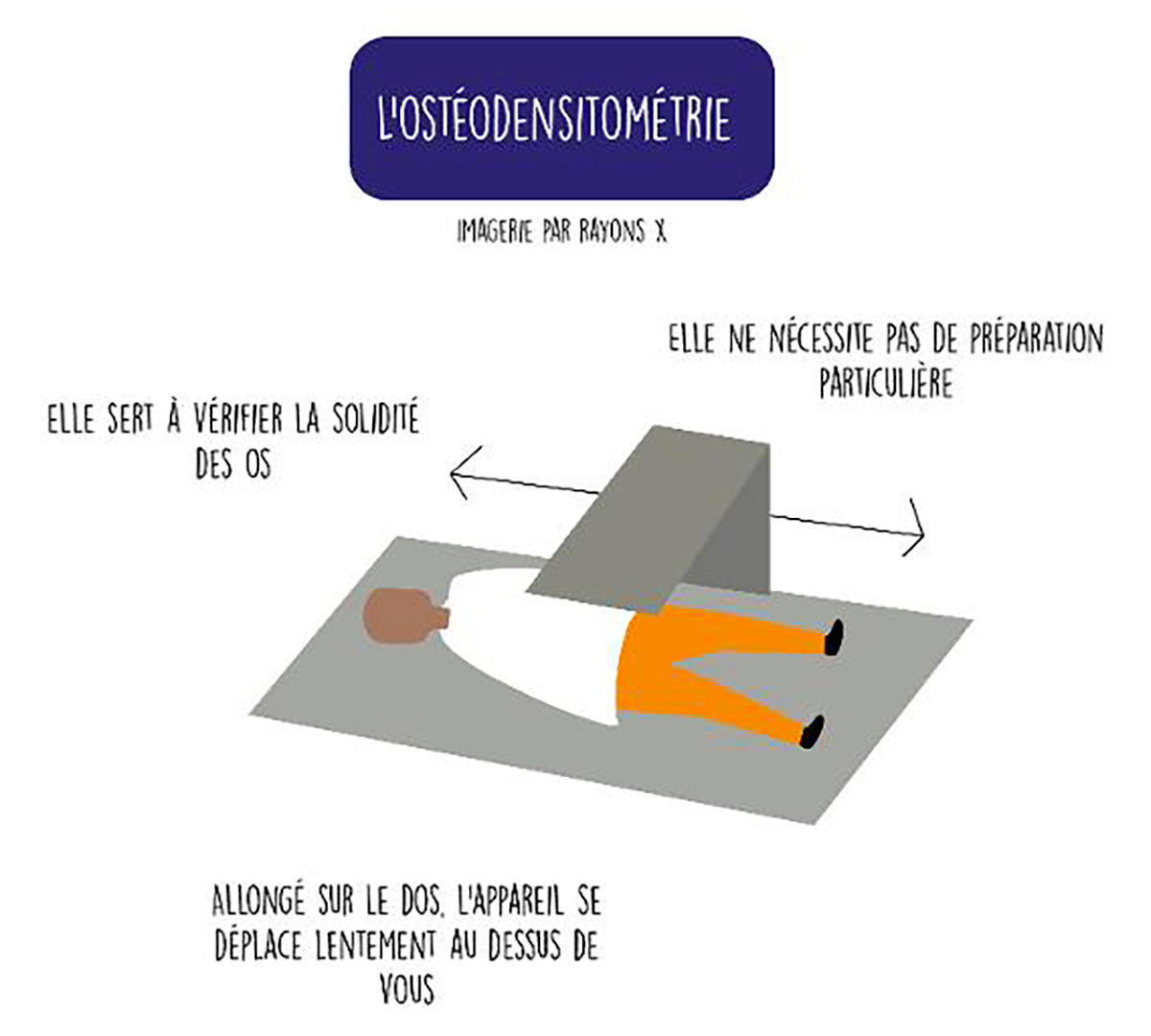
L’ostéodensitométrie
L’ostéodensitométrie utilise les rayons X, mais nécessite un appareil spécifique, appelé densitomètre. Elle sert à vérifier la solidité des os, en étudiant leur densité et leur contenu minéral. Elle sert entre autres à diagnostiquer l’ostéoporose, mais elle est aussi utilisée avant de débuter certains traitements par hormonothérapie pour avoir un témoin en amont, puis pour surveiller le traitement (Voir notre page « J’ai un traitement oral à prendre« ). La densitométrie ne nécessite pas de préparation particulière. Vous êtes allongé sur le dos avec l’appareil qui se déplace lentement au-dessus de vous, et dans un second temps vos jambes sont posées sur un cube pour effectuer d’autres séries de mesures (fémur, vertèbres).
les ultrasonsvoir plus
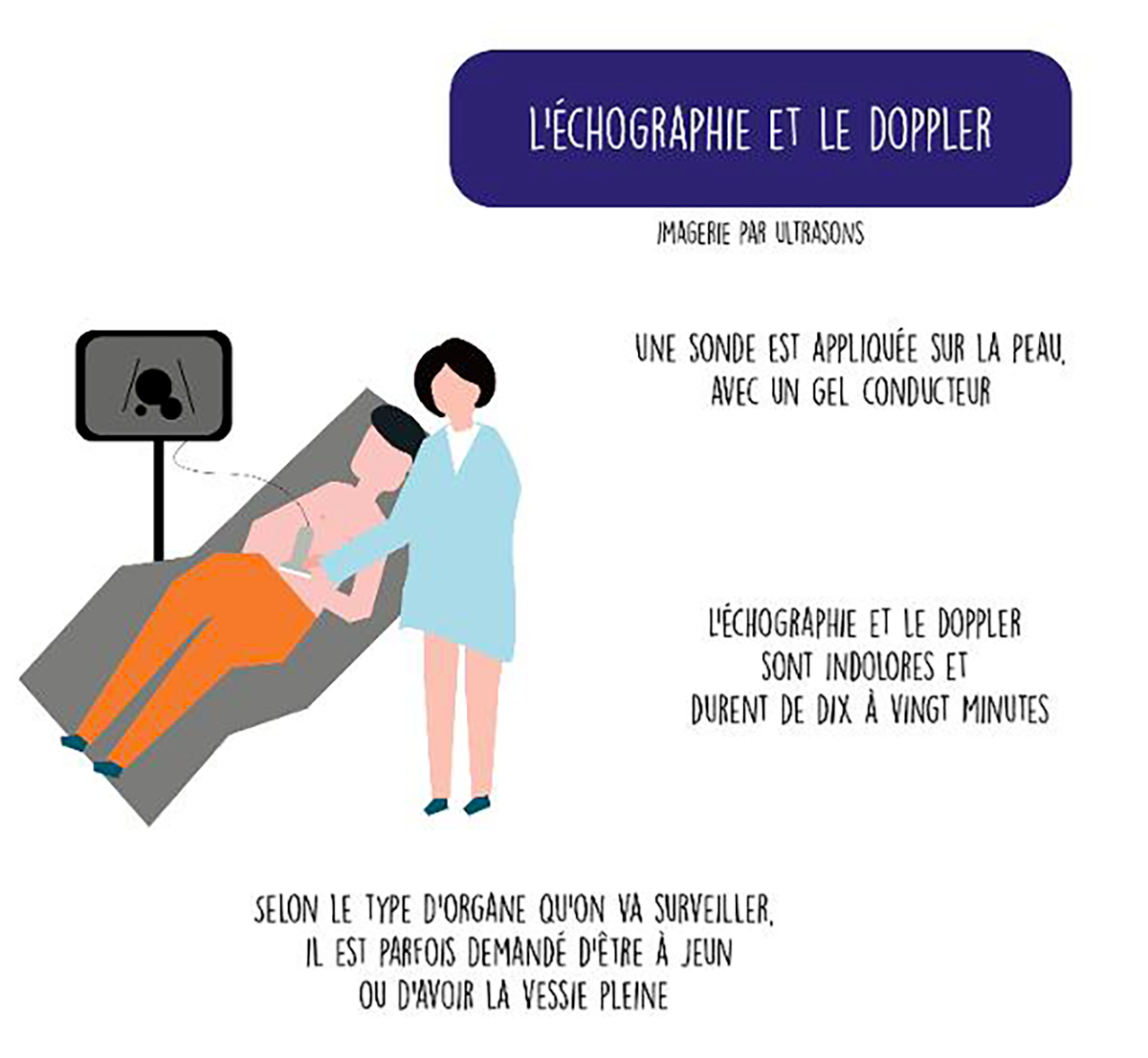
L’échographie
L’échographie utilise la technique des ultrasons, qui vont traverser le corps humain et se réfléchir en rencontrant les tissus qui feront obstacle. Pour ce faire, l’échographie utilise une sonde émettrice et réceptrice des ultrasons, qui va traduire les vibrations en images informatiques. Cette sonde est appliquée sur la peau, avec un gel conducteur. L’échographie est parfaitement indolore et dure de dix à vingt minutes. Elle est indiquée en cas de suspicion de cancer car elle permet une visualisation et un contrôle rapide. Elle est souvent complétée par un scanner, examen plus précis. Elle peut être indiquée couplée à une mammographie, ou dans les cancers de la thyroïde. Selon le type d’organe qu’on va surveiller, il est parfois demandé d’être à jeun ou d’avoir la vessie pleine. L’échographie de contraste, relativement rare, qui utilise donc un produit de contraste, est proposée pour étudier finement la micro-vascularisation d’une tumeur (angiogenèse).
Sylvie, 64 ans, diagnostiquée d’un cancer du sein en 2004 récidivant en 2008
Le doppler
Utilisant également les ultrasons et fonctionnant sur le même modèle que l’échographie, le doppler est utilisé pour évaluer le comportement des vaisseaux du corps, en étudiant l’écoulement sanguin : rétrécissement, caillot… Il est conseillé en cas de problèmes circulatoires (phlébite, plaques d’athérome). Il dure également de dix à vingt minutes et il est sans contre-indications.
le champ magnétiquevoir plus
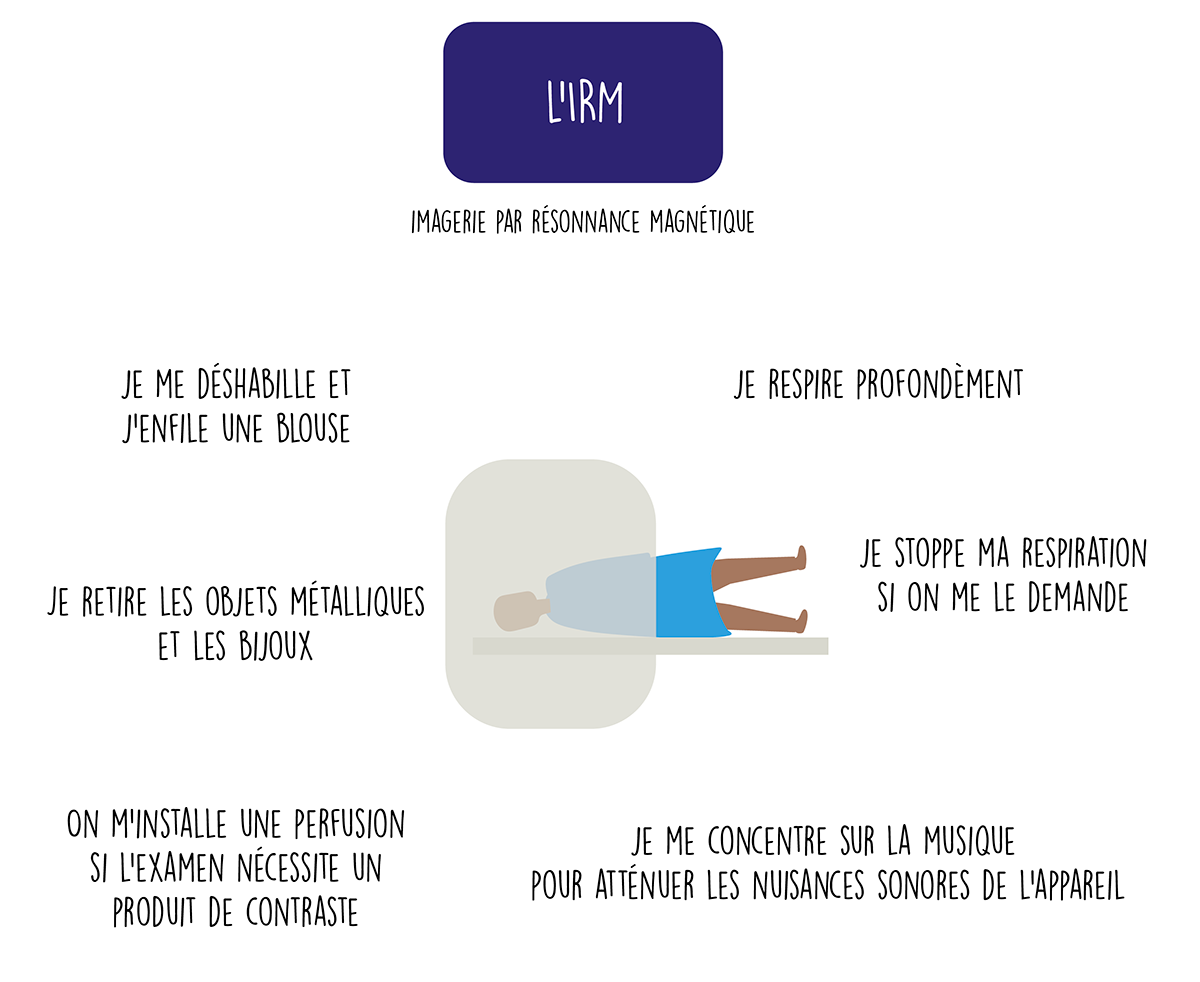
L’imagerie par résonnance magnétique (IRM), souvent proposée en alternative du scanner, utilise les propriétés des atomes d’hydrogène des molécules d’eau qui composent notre corps. Ces molécules vont être mises en mouvement par le champ magnétique de l’appareil, via une bobine. L’onde électro-magnétique ainsi produite va être captée par un détecteur et retransmise par informatique en fournissant des images 3D. Quand vous passez une IRM, vous devez vous déshabiller et passer une blouse qui vous sera fournie, puis vous vous allongez sur le dos et entrez dans ce volumineux appareil à la forme tubaire, très bruyant. Si vous ne vous sentez pas très à l’aise, n’hésitez pas le signaler aux soignants qui s’occupent de vous. Vous pouvez communiquer avec eux par un micro, mais également écouter de la musique avec des écouteurs. N’oubliez pas de respirer profondément, en vous concentrant sur chaque partie de votre corps. La table d’examen sur laquelle vous serez allongé s’arrêtera au niveau de la zone de votre corps à étudier. Pour certaines zones, on vous demandera d’arrêter de respirer afin d’obtenir des images plus nettes. Pour visualiser certaines zones (comme les coronaires), on vous injectera parfois un produit de contraste. Les contre-indications de l’IRM ont beaucoup évoluées au fil des ans. Aujourd’hui, un patient avec un pacemaker peut réaliser une IRM avec une consultation avant et après l’examen avec son cardiologue. Il en va de même pour les personnes qui ont un implant cochléaire, (appareil électronique miniaturisé qui permet aux personnes atteintes de surdité sévère à profonde de retrouver une partie de l’audition) qui pourront passer une IRM sous certaines conditions. Seuls sont contre-indiqués les éclats métalliques dans l’œil (comme dans le cas des soudeurs). On discutera également d’une IRM lors du premier trimestre de grossesse. Dans tous les cas, pour l’IRM, vous devrez retirer tout ce qui est métallique (car cela peut échauffer les tissus) : bijoux, piercings, montre, lunettes… Un petit conseil : laissez-les à la maison, cela vous évitera de les perdre pendant les examens !
Le CHU de Bordeaux a réalisé une vidéo explicative de cet examen pour en savoir plus :
Denis, 69 ans, guéri d’un cancer du rein diagnostiqué et opéré en 2007
Lise, 26 ans, en rémission d’un sarcome diagnostiqué en 2014, récidivant en 2017
la médecine nucléairevoir plus
La médecine nucléaire consiste à injecter par voie intraveineuse des éléments radioactifs – appelés marqueurs – associés à une molécule qui permet au marqueur soit ciblé dans une zone précise – le traceur ou vecteur – afin de visualiser les organes et les tissus grâce à une caméra. Il faut attendre de une à cinq heures selon l’organe visé avant que le traceur soit localisé par le marqueur. Il n’y a pas de préparation particulière, sauf exceptions qui vous seront précisées par votre centre médical. L’imagerie nucléaire ne présente pas de danger, car la dose d’injection et le temps d’exposition sont faibles. La radioactivité disparaît en quelques heures après l’examen, par annihilation des produits radioactifs et élimination naturelle. Néanmoins, on vous conseillera de ne pas vous approcher trop près de jeunes enfants ou de femmes enceintes si vous venez de faire un examen de médecine nucléaire.
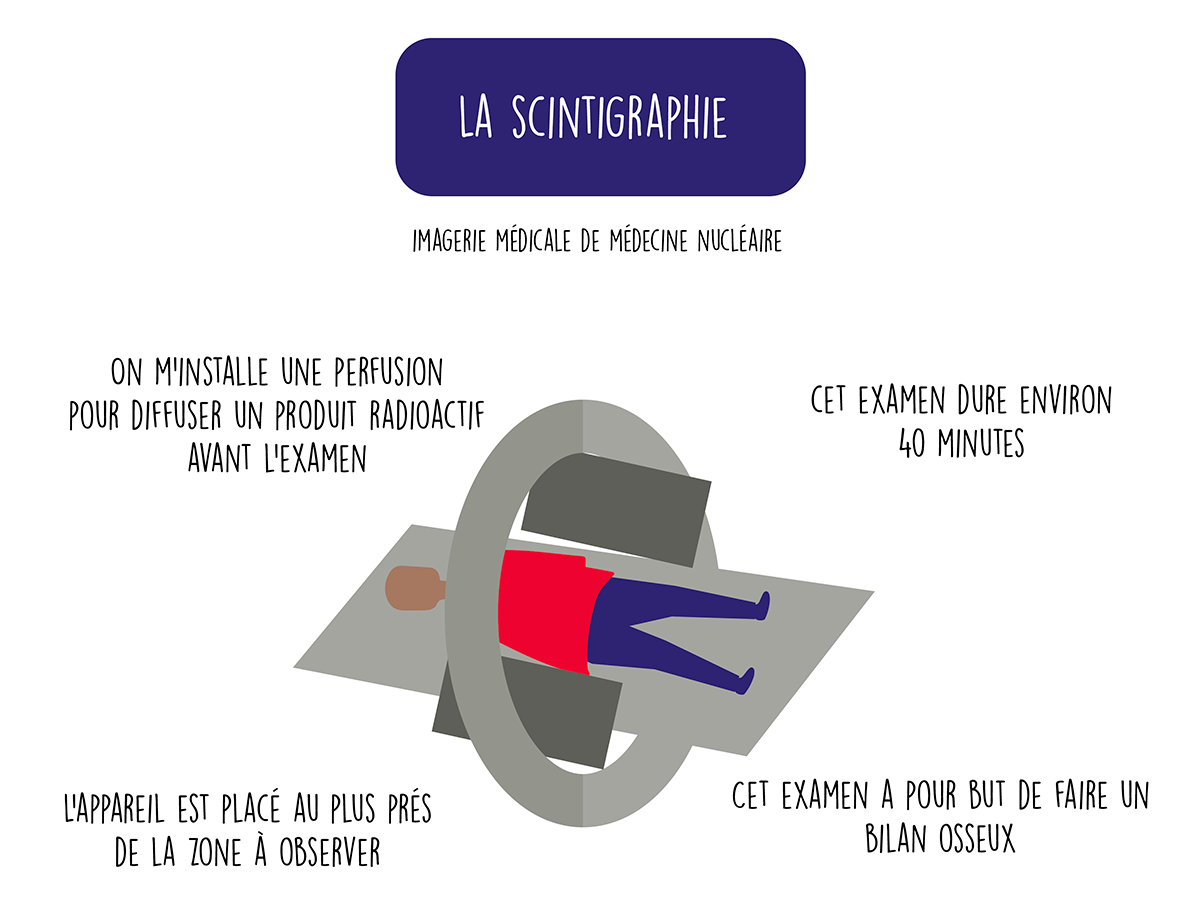
La scintigraphie
Elle utilise un marqueur radioactif injecté dans le corps et des détecteurs qui vont capter le signal. Le marqueur est associé à un atome radioactif qui émet des photons et qui va se fixer sur l’organe à analyser. On parle souvent de scintigraphie osseuse. D’une durée de quarante minutes environ, cet examen du squelette a pour but de repérer les métastases osseuses. S’il y a une localisation osseuse du cancer, le radiologue constatera une hyperfixation du traceur dans une zone précise. L’appareil de scintigraphie se colle au plus près de la zone à observer, permettant ainsi des images très nettes.
Le CHU de Bordeaux a réalisé une vidéo explicative de cet examen pour en savoir plus :
Le PET-scan (ou tomographie par émission de positons, TEP)Le PET-scan (ou tomographie par émission de positons, TEP)
Plus précis que la scintigraphie car il y associe un scanner, le PET-scan utilise également le couple marqueur/traceur pour étudier un organe cible. Le marqueur permet de détecter les cellules cancéreuses, en étudiant leur consommation de glucose (les cellules cancéreuses en consomment beaucoup). Le PET-scan sert également à évaluer les traitements anti-cancéreux ciblés.
Le CHU de Bordeaux a réalisé une vidéo explicative de cet examen pour en savoir plus :
Sylvie, 64 ans, diagnostiquée d’un cancer du sein en 2004 récidivant en 2008.
L’avenir de l’imagerie médicale
L’imagerie médicale a de beaux jours devant elle. Les progrès sont considérables : appareils plus puissants, plus précis, meilleure qualité de l’image, coupes rapprochées, temps d’exposition moindre, produits de contraste plus efficaces, avancées informatiques, plateformes permettant d’obtenir des données complémentaires… L’imagerie à visée diagnostique et thérapeutique se perfectionne et se spécialise de plus en plus. L’intelligence artificielle peut également servir à des diagnostics plus fiables, par exemple dans le cas de micro-fractures qui peuvent passer inaperçues, ou dans le cas de tumeurs en gagnant un temps précieux grâce à la vitesse et la puissance d’analyse des ordinateurs. L’imagerie médicale a de beaux jours devant elle. Les progrès sont considérables : appareils plus puissants, plus précis, meilleure qualité de l’image, coupes rapprochées, temps d’exposition moindre, produits de contraste plus efficaces, avancées informatiques, plateformes permettant d’obtenir des données complémentaires… L’imagerie à visée diagnostique et thérapeutique se perfectionne et se spécialise de plus en plus. L’intelligence artificielle peut également servir à des diagnostics plus fiables, par exemple dans le cas de micro-fractures qui peuvent passer inaperçues, ou dans le cas de tumeurs en gagnant un temps précieux grâce à la vitesse et la puissance d’analyse des ordinateurs.
Catherine, 58 ans, diagnostiquée d’un cancer du sein en 2000
POUR PLUS D’INFORMATION, VOUS POUVEZ CONSULTER LES SITES SUIVANTS
 |
 |
INCa • Institut National du Cancer |
 |
CEA • Commissariat à l’énergie atomique et aux énergies alternatives |



